Hoe kan je de ziekte van Parkinson in een vroeg stadium leren herkennen?
Hoe kan je de ziekte van Parkinson in een vroeg stadium leren herkennen?
Laat ik beginnen met te onthullen dat ik de afgelopen twee en een half jaar zoveel mogelijk tijd heb doorgebracht met mijn vader, die helaas na twee en een halve week ernstig lijden onlangs is overleden. We hebben hem afgelopen donderdag 15 juni begraven.
Eind 2019 kreeg mijn vader de diagnose Lewy-body-dementie, een aan Parkinson gerelateerde vorm van dementie. Ik ga niet te diep in op de hersenziekte zelf, aangezien er al meer dan genoeg diepgaande informatie over dit onderwerp geschreven is door mensen die veel meer gekwalificeerd zijn dan ik.
Nee, dit stuk gaat over hoe jij als familielid, een zoon, dochter of partner vroege tekenen zou kunnen herkennen en wat je misschien kunt doen of beter wat hij of zij zou kunnen doen om de voortgang op zijn minst te vertragen.
Vroegtijdige herkenning is van groot belang en in het geval van mijn vader was die misschien al te laat om significante invloed te hebben op de ontwikkeling van zijn ziekte. Ondanks alle aanvullende interventies en voedingssupplementen, die we hebben voorgesteld en hem hebben kunnen overtuigen te nemen , zullen we nooit zeker weten of ze effectief waren.
Progressie van zijn ziekte
Achteraf gezien kan ik me wel bedenken wanneer de eerste symptomen zichtbaar werden. Begin maart 2003 kocht ik mijn eerste digitale compactcamera en gaf die aan mijn ouders om speciale momenten in hun dagelijks leven vast te kunnen leggen. Dat jaar bleek het laatste jaar te zijn dat ze samen tijd doorbrachten.
De eerste keer dat mijn moeder een foto van mijn vader maakte verraste dat hem zo, dat het resultaat nogal vreemd overkwam.
Hoe mijn vader eruitzag en dan vooral zijn gezichtsuitdrukking was vreemd. Zelfs mijn vader, die de foto van zichzelf zag, schrok ervan hoe hij eruitzag, hij had zichzelf nog nooit van zo dichtbij gezien. Destijds stond ik er niet zo bij stil en het is ook een detail waar ik nooit meer aan dacht, tot kort geleden nadat hij was overleden.
In februari 2004, slechts een paar dagen nadat mijn vriendin en toekomstige vrouw Yvana haar levensreddende operatie onderging omdat ze anders vanaf de heup verlamd zou zijn geraakt, kreeg mijn moeder de diagnose baarmoederhalskanker en stierf slechts \enkele dagen na de diagnose.
Begin 2015 begon mijn vader te klagen over pijn in zijn spieren en botten, waarna we naar verschillende artsen gingen, variërend van een orthopedisch chirurg tot specialisten in geriatrische zorg.
In 2016 klaagde hij tegen mij over zijn bovenburen, die volgens hem midden in de nacht muziek draaiden en wel heel specifiek muziek van Mario Lanza, een beroemde operazanger van weleer. Een eigen onderzoek gaf geen uitsluitsel of dit waar was of niet. Het kon zijn dat mijn vader zich vergiste waar de muziek vandaan kwam.
Een ander vreemd fenomeen was hoe hij chloor dacht te ruiken als hij in de keuken stond.
Enkele maanden later, in 2017, besloot hij mede daarom opnieuw te verhuizen. Wat me vooral opviel, was dat hij niet meer zo soepel liep als vroeger. Nogmaals, ik besteedde er niet echt aandacht aan en nam aan dat het slechts een teken van veroudering was.
Later dat jaar sprak hij erover dat hij dingen zag die ik zelf niet kon waarnemen of negeren. Het ging van kwaad tot erger. In 2018 werd het echt erg: hij had niet alleen problemen met zijn buurman in zijn nieuwe appartement, maar nu zag hij ook mijn overleden oma, met wie we allemaal een vertroebelde relatie hadden. We behoren geen kwaad spreken over de doden, maar ze was op zijn zachtst gezegd een onrustig persoon. Mijn Indonesische oma herinnerde bijvoorbeeld iedereen die haar bevelen niet opvolgde, eraan dat ze hen na haar dood zou achtervolgen als geest. Onder Indonesische mensen is het niet ongewoon te geloven dat voorvaderen hun nakomelingen komen bezoeken.
Weken en zelfs maanden na haar dood vertelde mijn moeder me hoe haar moeder haar pleegde te bezoeken als een boze geest. Nu, bijna 20 jaar later ervoer mijn vader hetzelfde.
Dit was of een echte geestesverschijning van mijn grootmoeder, die mijn vader achtervolgde of een teken dat vader begon te hallucineren. Ik vermoedde het laatste omdat hij opnieuw klaagde over een buurman die 's avonds laat luide muziek zou spelen. Al mijn pogingen om deze luide muziek op te nemen waren tevergeefs.
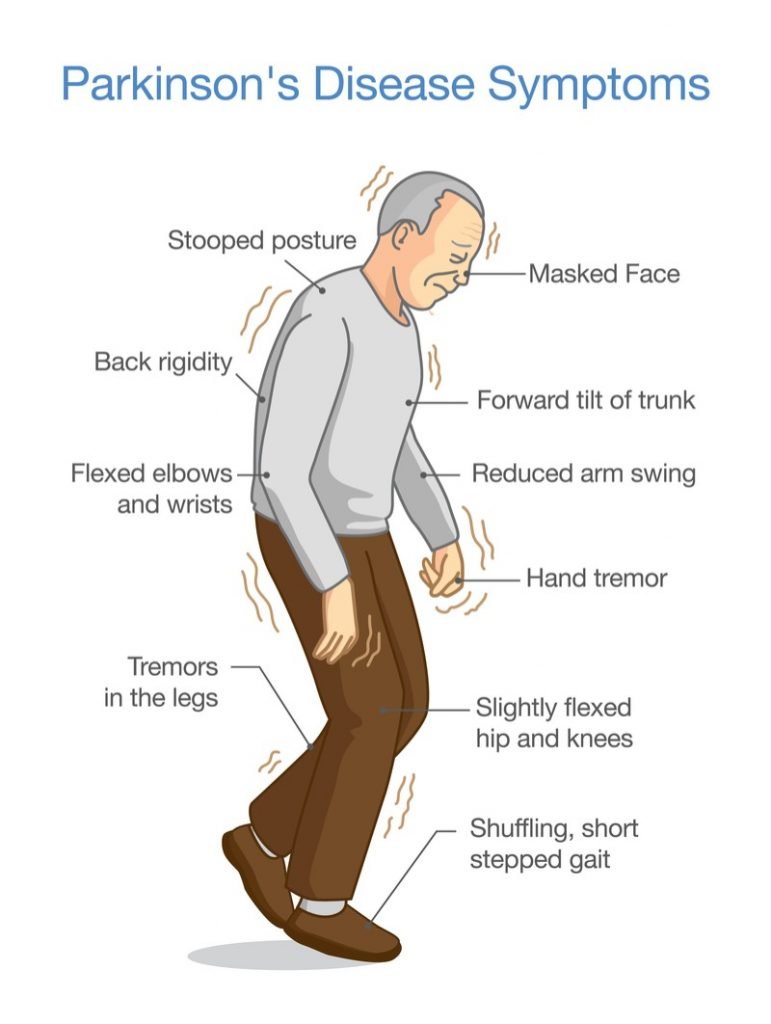
Intussen werd steeds duidelijker hoe zijn lichaam stijver werd en hij zich steeds onhandiger bewoog. Op een gegeven moment viel me in dat hij wel eens aan de ziekte van Parkinson kon lijden en begon ik me daarover in te lezen. In de medische literatuur werd niet alleen over stijve harkerige bewegingen geschreven, maar ook over de neiging tot hallucinaties.
In 2019, nadat pogingen om de duivel (grootmoeder) uit zijn lichaam en zijn huis te verbannen tevergeefs bleken te zijn, probeerde vader zichzelf van het leven te beroven door een overdosis medicijnen te nemen. Gelukkig werd hij net op tijd met spoed naar de eerste hulp van het ziekenhuis gebracht. Datzelfde jaar concludeerden de doktoren na grondige observatie en klinisch onderzoek uiteindelijk dat zijn ziekte inderdaad verband hield met de ziekte van Parkinson.
Na een aantal maanden op de geriatrische afdeling van een psychiatrisch ziekenhuis mocht hij eindelijk naar huis terugkeren met een hele trits aan speciale medicijnen voor de behandeling van Parkinson's symptomen.
Om een aantal maanden later opnieuw in het ziekenhuis te worden opgenomen toen hij per ongeluk kokend heet water op zichzelf morste. Na deze gebeurtenis was het duidelijk dat hij niet meer op zichzelf kon wonen en werd hij enige tijd later opgenomen in een verpleeghuis, waar hij woonde tot op de de dag (8 juni) dat hij stierf.
Ik bezocht hem daar als mantelzorger minstens twee keer per week, alleen om hem de strijd met Parkinson te zien verliezen. De medicijnen die hem waren voorgeschreven sloegen niet altijd even goed aan en soms weigerde hij ze gewoon in te nemen, vooral omdat hij er slaperig van werd, waardoor hij grote delen van de dag slapend doorbracht. Omdat hij wist nog maar weinig tijd te hebben, wilde hij er het beste van maken.
Ik wilde al heel lang schrijven over het ontstaan van de ziekte van Parkinson, maar stelde het om verschillende triviale redenen uit. Het lijden voor mijn vader is in ieder geval voorbij, moge hij rusten in vrede. Hij is nu in Gods handen.
Bij deze vindt u hieronder meer informatie over deze vorm van Parkinson's ziekte, namelijk Lewy Body Dementia (LBD)
Dementie met Lewy Bodies
Dementie met Lewy Bodies is een vorm van progressieve dementie die leidt tot een verminderd denkvermogen, redeneervermogen en het onafhankelijk functioneren. Mogelijke kenmerken zijn spontane veranderingen in aandacht en alertheid, terugkerende visuele hallucinaties, REM-slaapgedragsstoornis en langzame bewegingen, tremoren of rigiditeit.Dementie met Lewy-lichaampjes is een van de oorzaken van dementie, naast andere vormen van dementie zoals de ziekte van Alzheimer en vasculaire dementie. "Lewy-body-dementie" (LBD) is een brede term die zowel dementie met Lewy-lichaampjes als dementie bij de ziekte van Parkinson omvat. Hier concentreren we ons op de specifieke hersenaandoening die "dementie met Lewy-lichaampjes" (DLB) wordt genoemd.
De kenmerkende hersenafwijkingen die verband houden met DLB zijn genoemd naar Frederich H. Lewy, M.D., de neuroloog die ze ontdekte tijdens zijn werk in het laboratorium van Dr. Alois Alzheimer in de vroege jaren 1900.
Alfa-synucleïne-eiwit, het hoofdbestanddeel van Lewy-lichaampjes, wordt veel in de hersenen aangetroffen, maar de normale functie ervan is nog niet bekend.
Lewy-lichaampjes kunnen ook in andere typen worden aangetroffen van dementie, waaronder dementie bij de ziekte van Alzheimer, en zijn een primaire hersenafwijking bij dementie bij de ziekte van Parkinson. Veel mensen met Parkinson ontwikkelen uiteindelijk problemen met denken en redeneren, en veel mensen met DLB ervaren bewegingssymptomen zoals een gebogen houding, stijve spieren, schuifelend lopen en moeite met het initiëren van beweging.
Deze overlap in symptomen en ander bewijs suggereren dat dementie met Lewy-lichaampjes, de ziekte van Parkinson en de ziekte van Parkinson in verband kunnen worden gebracht met dezelfde onderliggende afwijkingen in de manier waarop de hersenen het eiwit alfa-synucleïne verwerken. Veel mensen met zowel DLB- als Parkinson-dementie hebben ook plaques en klitten - kenmerkende hersenveranderingen die verband houden met de ziekte van Alzheimer. Wanneer mensen hersenveranderingen hebben van meer dan één type dementie, spreken we van gemengde dementie.
Symptomen van dementie met Lewy-lichaampjes (bodies)
Kernsymptomen van dementie met Lewy-lichaampjes zijn:- veranderingen in denken en redeneren
- fluctuerende cognitie die op delirium lijkt
- terugkerende goed gevormde visuele hallucinaties
- REM-slaapgedragsstoornis waarbij dromen worden uitgespeeld
- spontaan parkinsonisme met traagheid van beweging, tremor in rust of stijfheid.
Andere symptomen kunnen zijn:
- problemen met het interpreteren van visuele informatie
- storingen van het "automatische" (autonome) zenuwstelsel, dat automatische functies van het lichaam regelt, zoals zweten, bloeddruk, hartslag, spijsvertering en seksuele respons
- geheugenverlies dat aanzienlijk kan zijn, maar minder prominent dan bij de ziekte van Alzheimer.
Diagnose van dementie met Lewy-lichaampjes
Net als bij andere vormen van dementie, is er geen enkele test die dementie met Lewy-lichaampjes onomstotelijk kan diagnosticeren. Tegenwoordig is DLB een "klinische" diagnose, wat betekent dat het het beste professionele oordeel van een arts vertegenwoordigt over de reden voor de symptomen van een persoon. De enige manier om een definitieve diagnose van DLB te stellen, is door middel van een postmortale autopsie.De meeste experts zijn van mening dat dementie met Lewy-lichaampjes en dementie door de ziekte van Parkinson twee verschillende uitingen zijn van dezelfde onderliggende problemen met de hersenverwerking van het eiwit alfa- synucleïne. Ze raden aan om DLB en dementie door de ziekte van Parkinson als afzonderlijke aandoeningen te blijven diagnosticeren.
De diagnose is DLB wanneer een persoon dementie ervaart vóór, tegelijkertijd met of binnen een jaar na het begin van de symptomen van Ziekte van Parkinson. In sommige gevallen van DLB kunnen symptomen van de ziekte van Parkinson, zoals veranderingen in beweging, nooit optreden.
De diagnose is dementie door de ziekte van Parkinson wanneer een persoon ten minste een jaar (en meestal enkele jaren) na het begin van de symptomen van de ziekte van Parkinson. Symptomen van de ziekte van Parkinson kunnen bewegingsveranderingen zijn zoals een tremor.
Omdat Lewy-lichaampjes meestal samengaan met veranderingen in de hersenen van Alzheimer, kan het soms moeilijk zijn om DLB te onderscheiden van de ziekte van Alzheimer, vooral in de vroege stadia.
Belangrijkste verschillen tussen Alzheimer en dementie met Lewy-lichaampjes
Geheugenverlies is meestal een prominenter symptoom bij vroege Alzheimer dan bij vroege DLB. Gevorderde DLB kan echter geheugenproblemen veroorzaken, naast de meer typische effecten op beoordelingsvermogen, planning en visuele waarneming.Bewegingssymptomen zijn waarschijnlijk eerder een belangrijke oorzaak van invaliditeit in het begin van DLB dan bij de ziekte van Alzheimer. Alzheimer kan ook problemen veroorzaken met lopen, evenwicht en verplaatsing naarmate het vordert naar matige en ernstige stadia.
Hallucinaties en verkeerde identificatie van bekende mensen komen significant vaker voor in DLB in een vroeg stadium dan bij de ziekte van Alzheimer.
REM-slaapstoornis komt vaker voor bij vroege DLB dan bij de ziekte van Alzheimer.
Verstoring van het autonome zenuwstelsel - zoals het veroorzaken van een bloeddrukdaling bij het opstaan, duizeligheid , vallen en urine-incontinentie - komt veel vaker voor bij beginnende DLB dan bij de ziekte van Alzheimer.
Oorzaken en risico's
Onderzoekers hebben nog geen specifieke oorzaken van dementie met Lewy-lichaampjes geïdentificeerd. De meeste mensen met de diagnose DLB hebben geen familiegeschiedenis van de aandoening en er zijn geen genen die verband houden met DLB onomstotelijk geïdentificeerd.Behandeling en resultaten
Er zijn geen behandelingen die de hersencelbeschadiging veroorzaakt door dementie met Lewy-lichaampjes kunnen vertragen of stoppen. De huidige strategieën richten zich op het verhelpen van symptomen.Als uw behandelplan medicijnen omvat, is het belangrijk om nauw samen te werken met uw arts om de medicijnen te identificeren die het beste voor u werken en de meest effectieve doseringen. Behandelingsoverwegingen waarbij medicijnen betrokken zijn, omvatten de volgende kwesties:
Cholinesteraseremmers zijn een gebruikelijke aanpak voor het aanpakken van denkveranderingen bij de ziekte van Alzheimer. Ze kunnen ook helpen bij bepaalde DLB-symptomen.
Antipsychotica moeten met uiterste voorzichtigheid worden gebruikt bij Lewy-body-dementie, waaronder zowel dementie met Lewy-lichaampjes als dementie door de ziekte van Parkinson. Hoewel artsen deze medicijnen soms voorschrijven voor gedragssymptomen die kunnen optreden bij de ziekte van Alzheimer, kunnen ze bij maar liefst 50% van de mensen met Lewy body dementie ernstige bijwerkingen veroorzaken. Bijwerkingen kunnen zijn: plotselinge bewustzijnsveranderingen, slikstoornissen, acute verwardheid, episoden van wanen of hallucinaties, of het verschijnen of verergeren van de symptomen van Parkinson.
Antidepressiva kunnen worden gebruikt om depressie te behandelen, wat vaak voorkomt bij DLB , dementie bij de ziekte van Parkinson en Alzheimer. De meest gebruikte antidepressiva zijn selectieve serotonineheropnameremmers (SSRI's).
Net als andere vormen van dementie die hersencellen vernietigen, wordt dementie met Lewy-lichaampjes na verloop van tijd erger en verkort het de levensduur.
Parkinson-dementie
Dementie bij de ziekte van Parkinson is een achteruitgang van de denk- en redeneervaardigheden die bij sommige mensen met de ziekte van Parkinson minstens een jaar na de diagnose ontstaat.Over de ziekte van Parkinson met dementie
De ziekte van Parkinson met dementie is een achteruitgang van de denk- en redeneervaardigheden die bij sommige mensen met Parkinson minstens een jaar na de diagnose ontstaat. De hersenveranderingen veroorzaakt door de ziekte van Parkinson beginnen in een regio die een sleutelrol speelt bij beweging, wat leidt tot vroege symptomen zoals tremoren en beverigheid, spierstijfheid, een schuifelende stap, gebogen houding, moeite met het initiëren van beweging en een dusdanig gebrek aan gezichtsuitdrukking dat het lijkt alsof iemand een masker draagt.Naarmate hersenveranderingen veroorzaakt door Parkinson zich geleidelijk verspreiden, kan de persoon ook veranderingen ervaren in mentale functies, waaronder geheugen en het vermogen om op te letten, een goed oordeel te vellen en de stappen te plannen die nodig zijn om een taak te voltooien.
De De belangrijkste veranderingen in de hersenen die verband houden met de ziekte van Parkinson en de ziekte van Parkinson, zijn abnormale microscopisch kleine afzettingen die voornamelijk bestaan uit alfa-synucleïne, een eiwit dat veel voorkomt in de hersenen en waarvan de normale functie niet volledig wordt begrepen. De afzettingen worden "Lewy-lichaampjes" genoemd, naar Frederick H. Lewy, M.D., de neuroloog die ze ontdekte tijdens zijn werk in het laboratorium van Dr. Alois Alzheimer in de vroege jaren 1900.
Lewy-lichaampjes worden ook in andere typen aangetroffen. van dementie, waaronder dementie met Lewy-lichaampjes (DLB). Er zijn aanwijzingen dat DLB, de ziekte van Parkinson en de ziekte van Parkinson in verband kunnen worden gebracht met dezelfde onderliggende afwijkingen in de hersenverwerking van alfa-synucleïne. Een andere complicerende factor is dat veel mensen met zowel de ziekte van Parkinson als DLB ook plaques en klitten hebben - kenmerkende hersenveranderingen die verband houden met de ziekte van Alzheimer. Wanneer er bewijs wordt gevonden van meer dan één type dementie in de hersenen, wordt dit gemengde dementie genoemd.
Een studie gepubliceerd op 29 juli 2019 in Scientific Reports suggereert dat Lewy-lichaampjes problematisch zijn omdat ze alfa -synucleïne-eiwit uit de kern van hersencellen. De studie, die de cellen van levende muizen en postmortem hersenweefsel bij mensen onderzocht, onthult dat deze eiwitten een cruciale functie vervullen door breuken te herstellen die optreden langs de enorme DNA-strengen die aanwezig zijn in de kern van elke cel van het lichaam. De rol van alfa-synucleïne bij DNA-herstel kan cruciaal zijn bij het voorkomen van celdood. Deze functie kan verloren gaan bij hersenziekten zoals Parkinson en DLB, wat leidt tot de wijdverspreide dood van neuronen.
Prevalentie
De ziekte van Parkinson is een veel voorkomende neurologische aandoening bij oudere volwassenen, die naar schatting bijna 2% van de 65-plussers treft en vooral mensen lijkt te treffen die met bestrijdingsmiddelen werken.Oorzaken en risicofactoren
In sommige onderzoeken wordt gemeld dat de gemiddelde tijd vanaf het begin van de ziekte van Parkinson tot het ontwikkelen van dementie ongeveer 10 jaar is. Uit een grote studie bleek dat ongeveer driekwart van de mensen die langer dan 10 jaar met Parkinson leven, dementie zal ontwikkelen. Voordat ze dementie krijgen, ervaren ze mildere cognitieve veranderingen die milde cognitieve stoornissen (MCI, mild cognitive impairment) worden genoemd. Van de personen met een normale cognitie bij de diagnose van Parkinson, zal ongeveer 30% na vijf jaar MCI ontwikkelen. Cognitieve veranderingen en wanneer ze optreden, verschillen echter van persoon tot persoon.Bepaalde factoren op het moment van de diagnose van Parkinson kunnen het toekomstige risico op dementie verhogen, waaronder gevorderde leeftijd, grotere ernst van motorische symptomen en milde cognitieve stoornissen.
Bijkomende risicofactoren kunnen zijn:
- de aanwezigheid van hallucinaties bij een persoon, die nog geen andere dementiesymptomen heeft
- overmatige slaperigheid overdag
- een symptoompatroon van Parkinson dat bekend staat als posturale instabiliteit en loopstoornis (PIGD), waaronder "bevriezen" halverwege de stap, moeite met het initiëren van beweging, schuifelen, problemen met balanceren en vallen
Symptomen
Vaak gemelde symptomen zijn:- veranderingen in geheugen, concentratie en beoordelingsvermogen
- problemen met het interpreteren van visuele informatie
- gedempte spraak
- visuele hallucinaties
- wanen, vooral paranoïde ideeën
- depressie, prikkelbaarheid en angst
- slaapstoornissen, waaronder overmatige slaperigheid overdag en slaapstoornis met snelle oogbewegingen (REM).
Diagnose
Er is geen enkele test of combinatie van tests, die onomstotelijk vaststelt dat een persoon de ziekte van Parkinson heeft.
Richtlijnen voor het diagnosticeren van dementie door de ziekte van Parkinson en DLB zijn:
De diagnose is dementie door de ziekte van Parkinson wanneer een persoon ten minste één jaar (en meestal enkele jaren) na het begin van de symptomen van de ziekte van Parkinson dementie krijgt. Symptomen van de ziekte van Parkinson kunnen veranderingen in beweging omvatten, zoals tremor.
De diagnose is DLB wanneer een persoon dementie ervaart vóór, tegelijk met of binnen een jaar na het begin van de symptomen van de ziekte van Parkinson. . In sommige gevallen van DLB kunnen symptomen van de ziekte van Parkinson, zoals veranderingen in beweging, nooit optreden.
Uitkomsten
Omdat de ziekte van Parkinson en dementie bij de ziekte van Parkinson hersencellen beschadigen en vernietigen, verergeren beide aandoeningen na verloop van tijd. Hoe snel deze verergert kan van persoon tot persoon sterk variëren.Behandeling
Er zijn geen behandelingen om de hersencelbeschadiging veroorzaakt door de ziekte van Parkinson te vertragen of te stoppen. De huidige strategieën richten zich op het verbeteren van de symptomen. Als uw behandelplan medicijnen omvat, is het belangrijk om nauw samen te werken met uw arts om de medicijnen te identificeren die het beste voor u werken en de meest effectieve doses.Cholinesteraseremmers - medicijnen die de huidige steunpilaar zijn voor de behandeling van cognitieve veranderingen in de ziekte van Alzheimer — kunnen helpen bij de ziekte van Parkinson dementiesymptomen, waaronder visuele hallucinaties, slaapstoornissen en veranderingen in denken en gedrag.
Carbidopa-levodopa — kan worden voorgeschreven om de bewegingssymptomen van Parkinson te behandelen. Het kan echter soms hallucinaties en verwardheid verergeren bij mensen met parkinsondementie of DLB.
Diepe hersenstimulatie - diepe hersenstimulatie (DBS) is momenteel gecontra-indiceerd voor dementie bij de ziekte van Parkinson (PDD). Hoewel een kleine klinische studie suggereerde dat het veilig was voor mensen met PDD, moeten aanvullende studies worden uitgevoerd om de effectiviteit ervan te bevestigen.
Selectieve serotonineheropnameremmers (SSRI's) - gebruikt om depressie te behandelen, wat bij beide veel voorkomt DLB en dementie door de ziekte van Parkinson.
Clonazepam en melatonine — kunnen worden gebruikt om REM-stoornis te behandelen.
Let op: Antipsychotica die worden gebruikt om gedragssymptomen te behandelen, moeten worden vermeden. Ongeveer 60 procent van de mensen met DLB die antipsychotica krijgen, ervaren verergering van de symptomen van Parkinson, sedatie, slikstoornissen of maligne neurolepticasyndroom (MNS). NMS is een levensbedreigende aandoening die wordt gekenmerkt door koorts, algemene stijfheid en spierafbraak.
Conclusie
De les die je uit mijn verhaal en de aanvullende informatie moet halen is dat er subtiele en minder subtiele tekenen zijn van deze ziekte, die we niet altijd op tijd opmerken. Als ik eerder meer over de ziekte van Parkinson had geweten, had hij misschien een betere kans gehad om de achteruitgang uit te stellen of om beter om te gaan met de ernst ervan.Een van de meer geavanceerde therapieën zou stamceltherapie kunnen zijn. Toch moeten we ons ook realiseren dat het leven niet eeuwig is, onze liefde wel. Zonder dood is er geen leven. De dood hoort bij het leven.
Dus blijf gefocust op hoe we ons leven doorbrengen met onze dierbaren.
Recent posts
- Een geval van overmoed en arrogantie: durf de realiteit onder ogen te zien
- Verhuizing naar nieuwe winkel!
- Leef je leven met minder stress door een 'slow-living' leefstijl te omarmen
- Kerst- en nieuwjaarswensen
- Hoe scheiden we het kaf van het koren: kunnen we gekochte journalisten en wetenschappers nog wel vertrouwen?
- Over de emotionele band met je huisdier, een memoriam voor Birgit
- Windturbines en gezondheid: hoe ongezond zijn windturbines en hoe voorkom je dat er een windpark in de buurt gebouwd wordt?
- Vrijheid van meningsuiting: 20 jaar na de moord op Theo van Gogh is de censuur erger dan ooit.
- Laten we weer normaal doen of hoe je je niet te veel zorgen hoeft te maken over de mazelen
- De WHO en haar pandemieverdrag: hoe zal dit onze vrijheid beïnvloeden?


